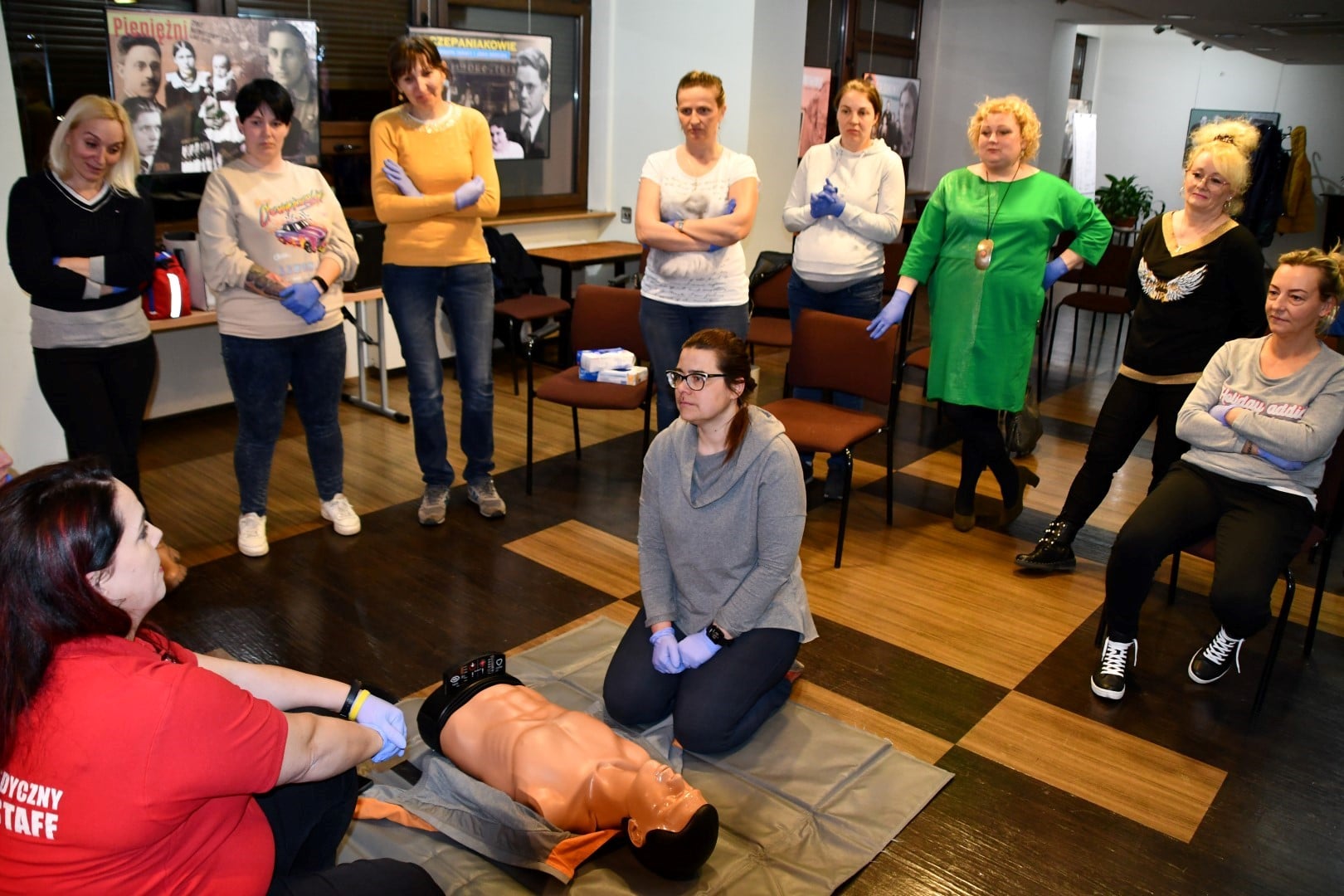
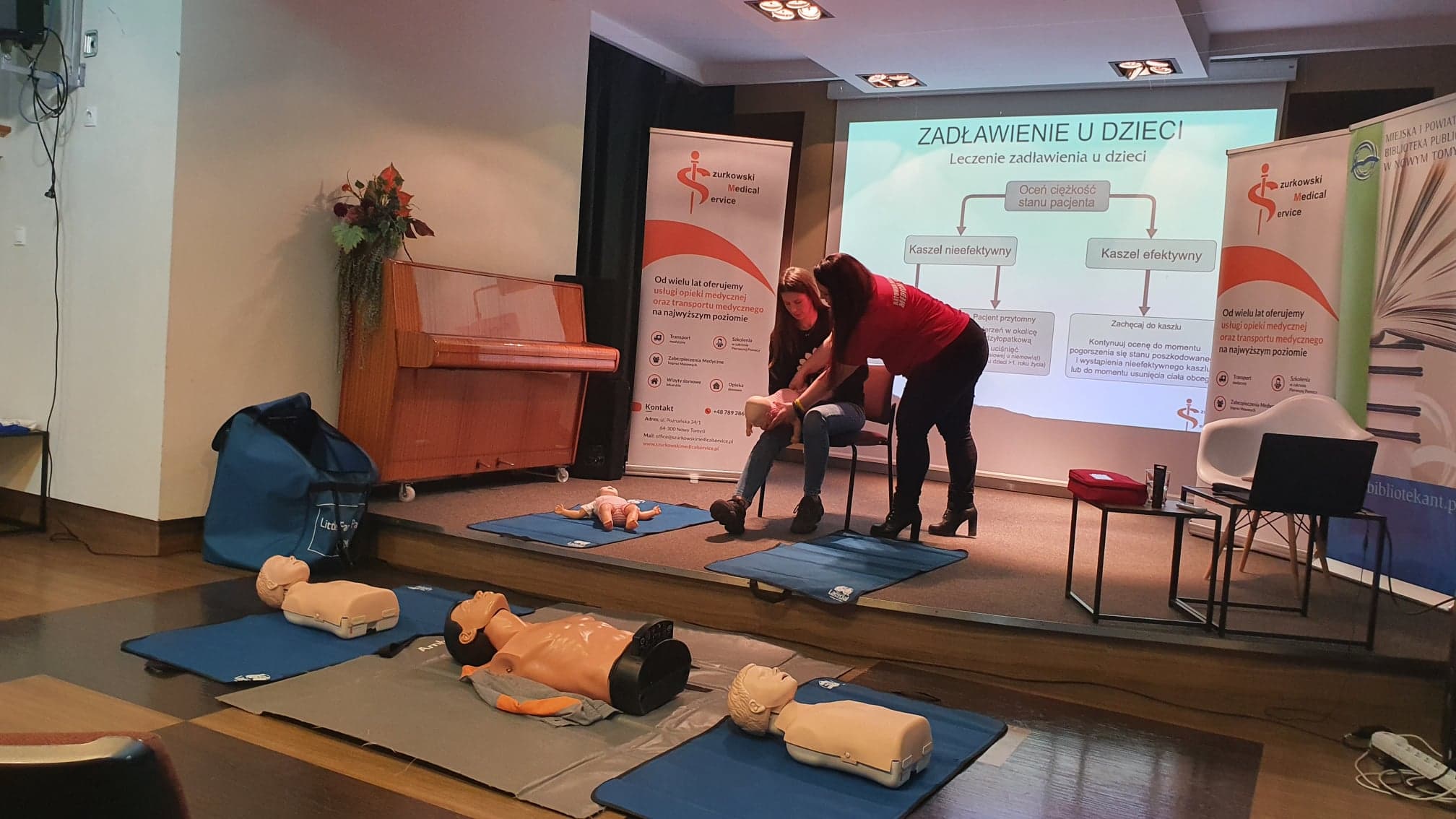
W dniu dzisiejszym 17.03.2022 r. o g.18:00 w Miejskiej i Powiatowej Bibliotece Publicznej w Nowym Tomyślu w marcowej Strefie (nie) tylko dla Kobiet,odbyło się spotkanie dotyczące „Pierwszej pomocy w stanach nagłych u dzieci” prowadzone przez ratowniczkę medyczną Emilię Szurkowską.

Spotkanie rozpoczęło się od aspektów prawnych, przede wszystkim od regulacji prawnych, narzucających obowiązek udzielenia pierwszej pomocy. Kodeks karny przewiduje kary pozbawienia wolności za nieudzielenie pomocy, co wynika to z regulacji :
Art. 161. [Narażenie człowieka na zarażenie] § 1.
Dalej z regulacji art. 162, który stanowi:
§ 1. Kto człowiekowi znajdującemu się w położeniu grożącym bezpośrednim niebezpieczeństwem utraty życia albo ciężkiego uszczerbku na zdrowiu nie udziela pomocy, mogąc jej udzielić bez narażenia siebie lub innej osoby na niebezpieczeństwo utraty życia albo ciężkiego uszczerbku na zdrowiu, podlega karze pozbawienia wolności do lat 3.







Przy udzielaniu pierwszej pomocy musimy zadbać o :
– bezpieczeństwo własne
– rękawiczki
– płyn do dezynfekcji
– maseczkę
Jeżeli nie posiadamy tych rzeczy przy sobie , podejmujemy decyzję o ratowaniu osoby, wybierając mniejsze zło.
Ratując życie możemy „zniszczyć mienie ” drugiej osoby, np.rozciąć kurtkę. Jest to cel wyższy i nie podlegamy wtedy karze.
Najważniejsze numery:
997 Policja
998 Straż
999 Pogotowie
112 numer alarmowy
Jeżeli osoba jest w miarę kontaktowa to wypytujemy:
S) stany/ dolegliwości
A) alergie
P) przewlekłe choroby
L) kiedy jadł/a posiłek/płyny
E) co się stało – wydarzenia poprzedzające
Na zdjęciu poniżej wyjaśnienie co należy podać przy zgłoszeniu zdarzenia:

Resuscytacja krążeniowo-oddechowa (RKO) – jest zespołem zabiegów, których zadaniem lub skutkiem jest przywrócenie podstawowych objawów życia, tj. co najmniej krążenia krwi lub krążenia krwi i oddychania.
Każdego roku tysiące kobiet i mężczyzn traci przytomność i umiera z powodu nagłego zatrzymania krążenia (NZK). Śmierci tej często można zapobiec, poprzez natychmiastowe rozpoczęcie resuscytacji krążeniowo‑oddechowej (RKO), czyli uciskanie klatki piersiowej i oddechy ratownicze. Jeżeli przed przyjazdem pogotowia ratunkowego połączymy RKO z automatyczną defibrylacją zewnętrzną (AED), szanse na przeżycie poszkodowanych diametralnie wzrastają.
1.Sprawdź redakcję poszkodowanego, delikatnie potrząśnij za ramiona i głośno zapytaj:”Czy wszystko w porządku??, Czy Pan mnie słyszy??, Co się stało??”
Jeżeli osoba reaguje:
- zostaw poszkodowanego w pozycji, w której go zastałeś, o ile nie zagraża mu żadne niebezpieczeństwo,
- dowiedz się jak najwięcej o stanie poszkodowanego i wezwij pomoc, jeśli biedzie potrzebna,
- regularnie oceniaj jego stanJeżeli nie reaguje:
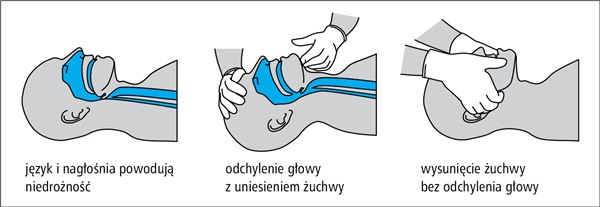
- głośno zawołaj o pomoc, odwróć poszkodowanego na plecy, a następnie udrożnij drogi oddechowe, wykonując odgięcie głowy i uniesienie żuchwy: umieść jedną rękę na czole poszkodowanego i delikatnie odegnij jego głowę do tyłu, pozostawiając wolny kciuk i palec wskazujący tak, aby zatkać nimi nos jeżeli potrzebne będą oddechy ratunkowe, opuszki palców drugiej reki umieść na żuchwie poszkodowanego, a następnie unieś ją w celu udrożnienia dróg oddechowych.
Utrzymując drożność dróg oddechowych wzrokiem, słuchem i dotykiem oceń, czy występuje prawidłowy oddech. Oceń wzrokiem ruchy klatki piersiowej i nasłuchuj przy ustach poszkodowanego szmerów oddechowych, staraj się wyczuć ruch powietrza na swoim policzku. W pierwszych minutach po zatrzymaniu krążenia poszkodowany może słabo oddychać lub wykonywać głośne, pojedyncze westchnięcia. Nie należy ich mylić z prawidłowym oddechem. Na ocenę wzrokiem, słuchem i dotykiem przeznacz nie więcej niż 10 sekund. Jeżeli masz jakiekolwiek wątpliwości czy oddech jest prawidłowy, działaj tak, jakby był nieprawidłowy.
Prawidłowy oddech u dorosłego to 16 oddechów na minutę / tętno w spoczynku 68-72
Jeżeli oddech jest prawidłowy:
- ułóż poszkodowanego w pozycji bezpiecznej,
- wyślij kogoś lub sam udaj się po pomoc (wezwij pogotowie),
- regularnie oceniaj oddech.Jeżeli jego oddech nie jest prawidłowy:
- wyślij kogoś po pomoc, a jeżeli jesteś sam, zostaw poszkodowanego i wezwij pogotowie, wróć i rozpocznij uciskanie klatki piersiowej zgodnie z poniższym opisem:
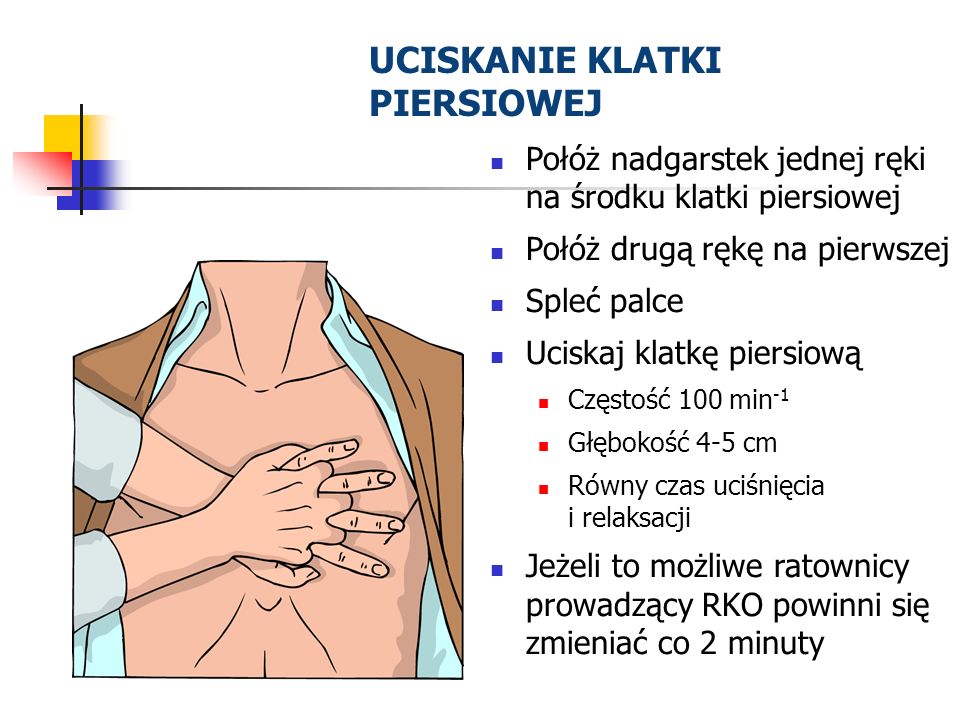
- uklęknij obok poszkodowanego,
- ułóż nadgarstek jednej ręki na środku mostka poszkodowanego,
- ułóż nadgarstek drugiej reki na pierwszym,
- spleć palce obu dłoni i upewnij się, że nie będziesz wywierać nacisku na żebra poszkodowanego,
- nie uciskaj nadbrzusza ani dolnej części mostka,
- pochyl się nad poszkodowanym,
- wyprostowane ramiona ustaw prostopadle do mostka i uciskaj na głębokość 4 – 5 cm,
- po każdym uciśnięciu zwolnij nacisk na klatkę piersiową, nie odrywając dłoni od mostka.
Powtarzaj uciśnięcia z częstotliwością 100/min (nieco mniej niż 2 uciśnięcia/s), okres uciskania i zwalniania nacisku (relaksacji) mostka powinien być taki sam - Sprawdzaj co 2 minuty czy osoba oddycha, pochylając się do ust lub nosa albo przykładając rękę.
- Klatkę uciskamy mniej więcej do 1/3 szerokości klatki piersiowej
- Jeżeli nie umiemy robić oddechów, robimy tylko uciskanie.Kontynuuj resuscytację do czasu gdy:
- przybędą wykwalifikowane służby medyczne i przejmą działania,
- poszkodowany zacznie prawidłowo oddychać,
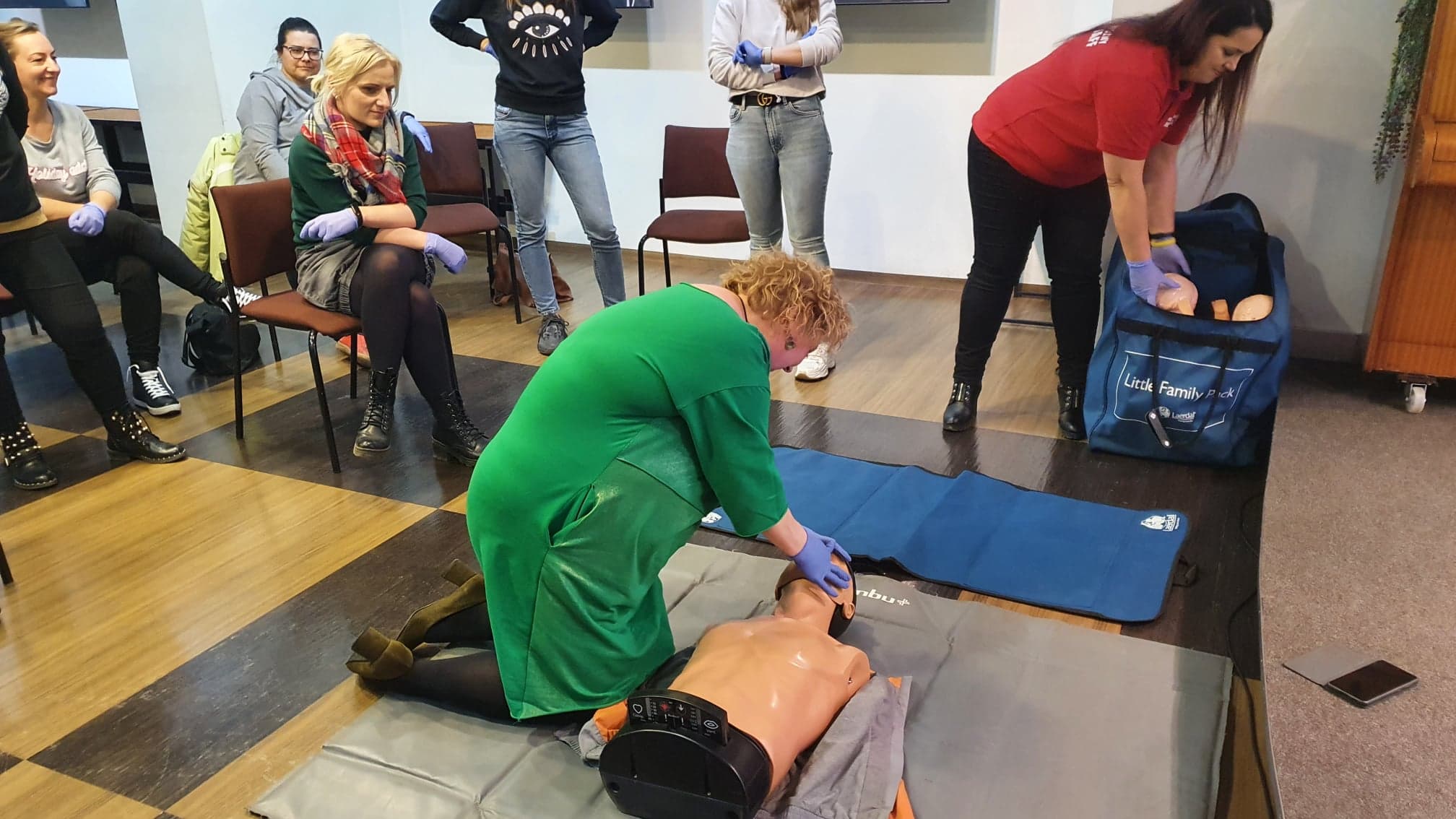
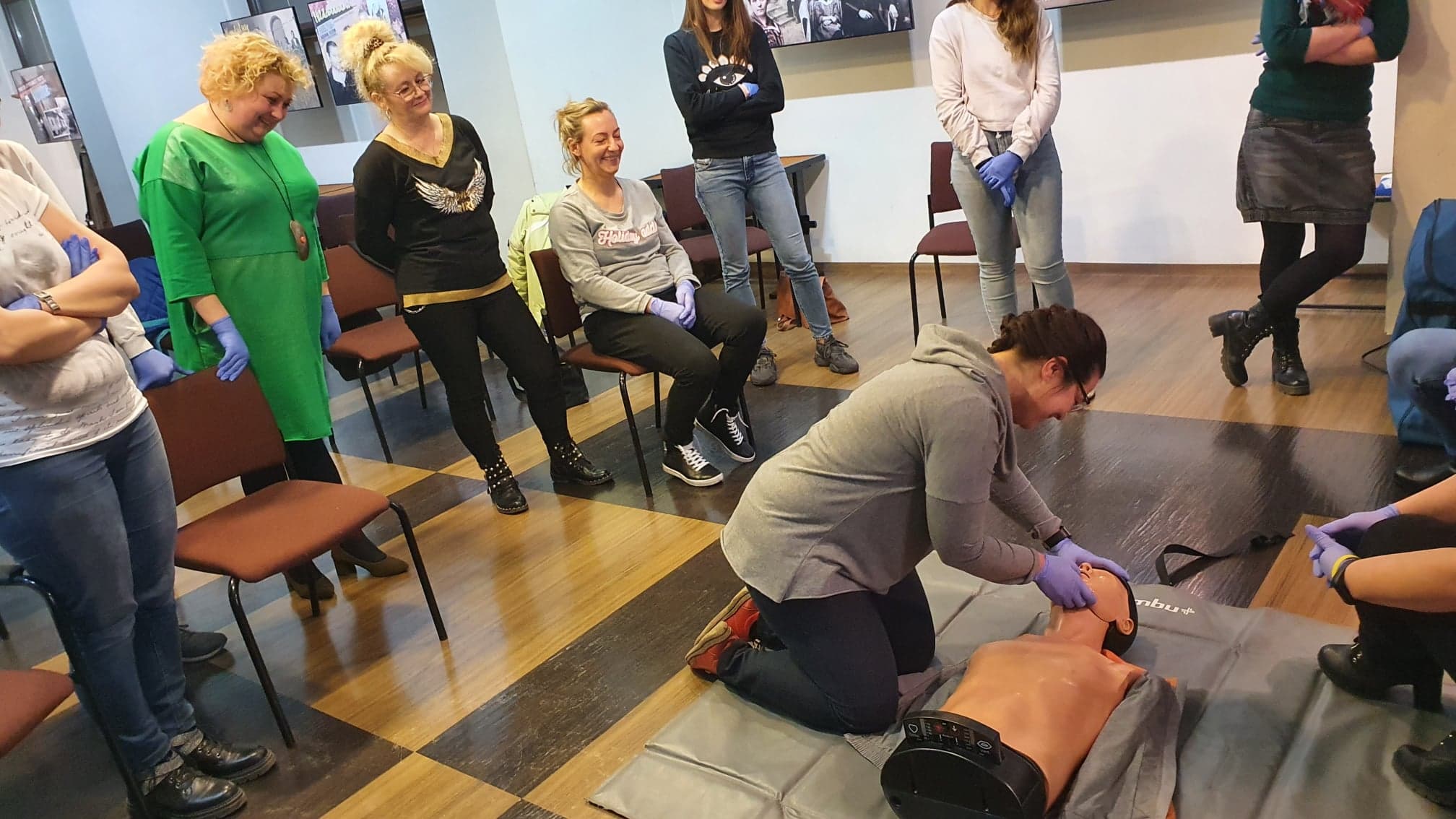
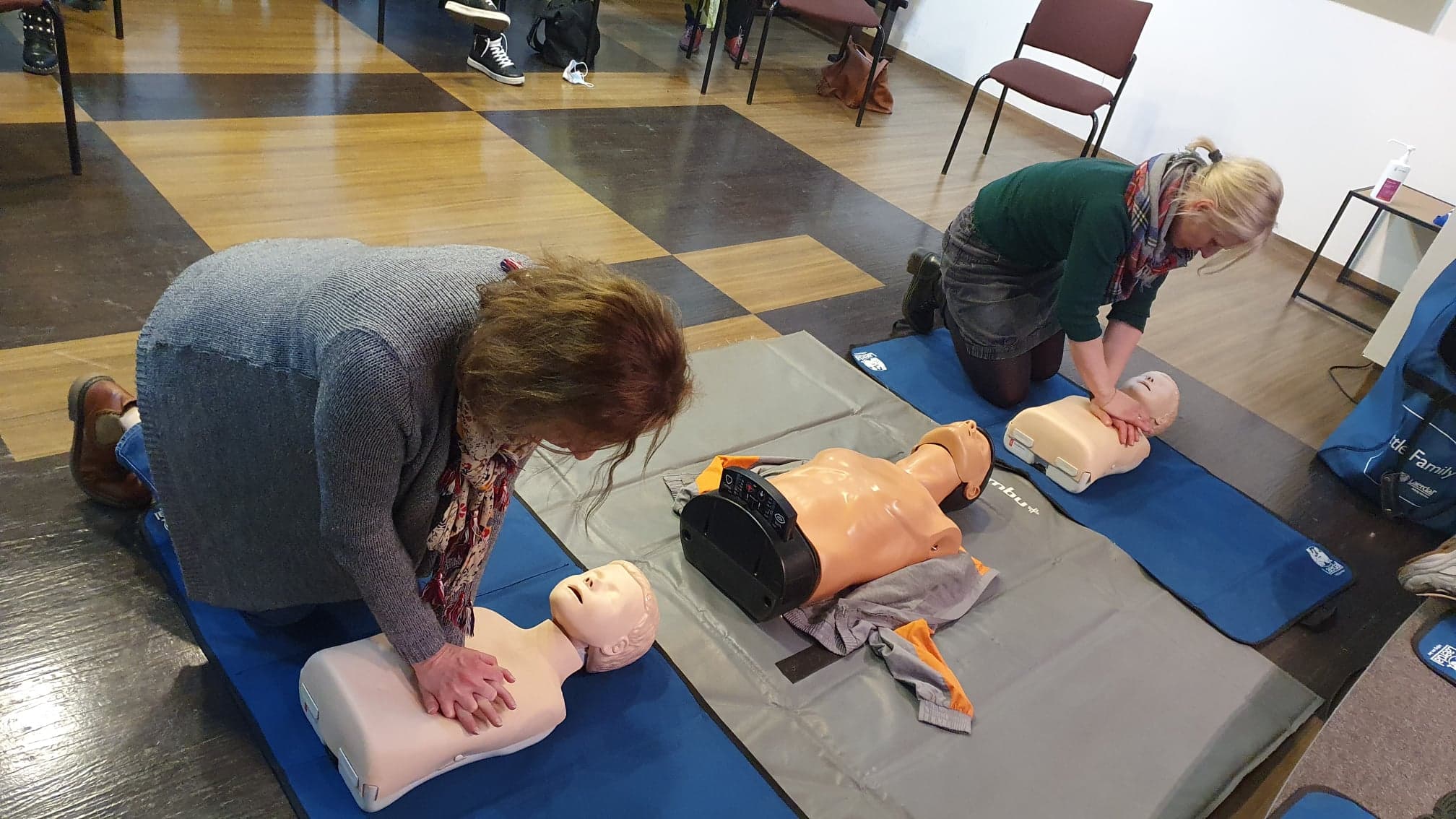
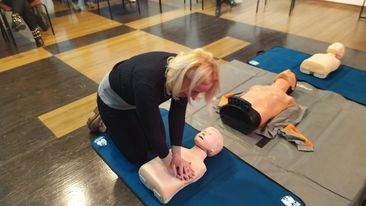
- ulegniesz wyczerpaniu. ( poproś kogoś , by przejął RKO)Każda z uczestniczek kursu miała okazję spróbować czy poprawnie wykonuje ucisk na różnego rodzaju fantomach pod fachowym okiem p. Emilii.





Drożność dróg oddechowych
Udrażnianie dróg oddechowych wykonuje się na ogół u osób, które uległy zadławieniu oraz osób nieprzytomnych, by przywrócić lub ułatwić oddech. W obu przypadkach nasza reakcja powinna być natychmiastowa, ponieważ dłuższy bezdech doprowadzi do braku tlenu w organizmie, a więc nieodwracalnym skutkom w mózgu poszkodowanego, takich jak:
– trudności w oddychaniu
– świst, brak ruchu powietrza
– praca dodatkowych mięśni oddechowych
– oddech paradoksalny (wypuszczanie gazów)
– ciało obce
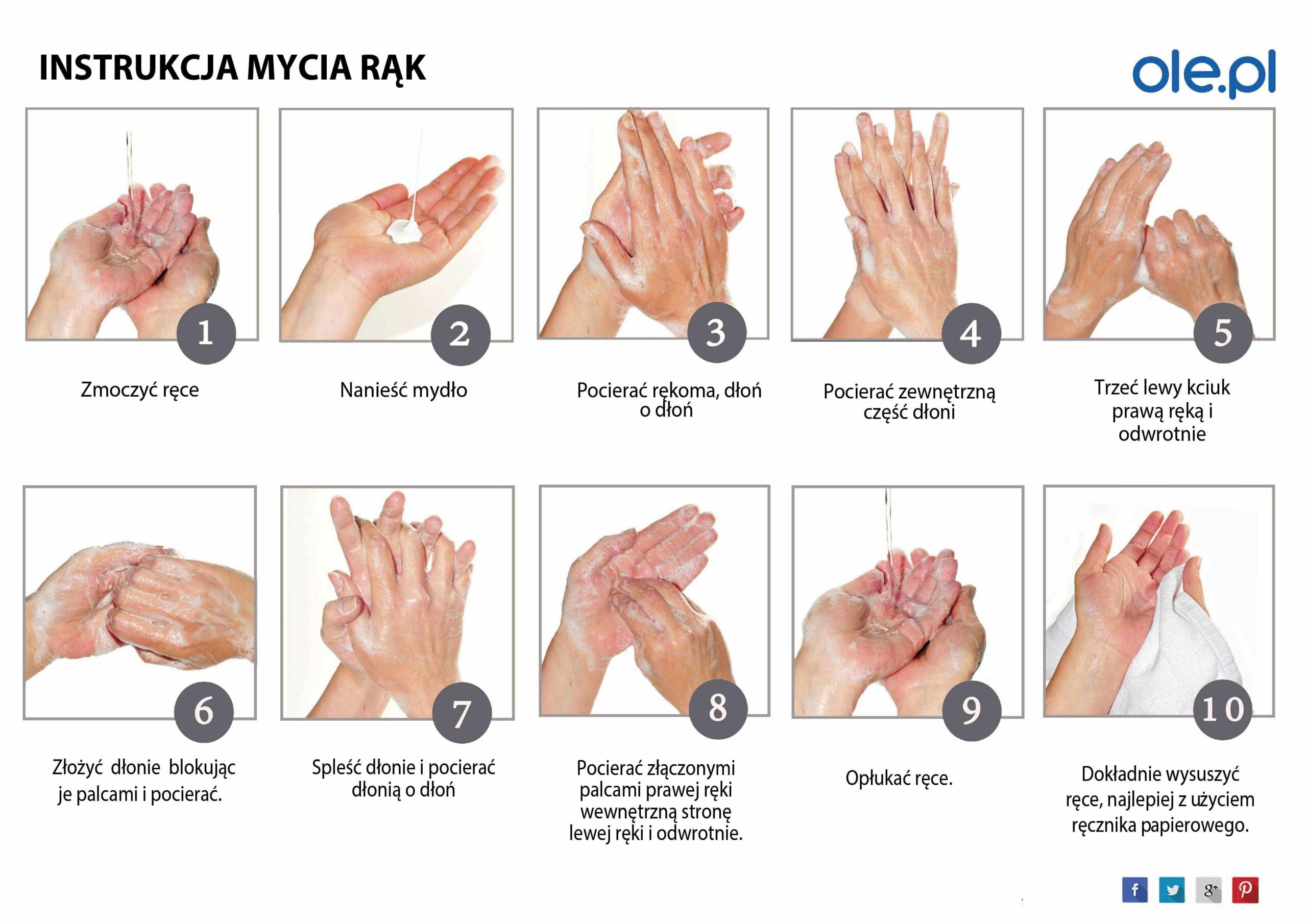
Pamiętaj – po każdej pomocy dokładnie umyj ręce przez 3 s na każdą ze stron. Uczestniczki trenowały na czarnej farbie, gdzie bardzo dokładnie można było zauważyć, w których miejscach ręka jest niedomyta. Jest to super pomysł na nauczenie dzieci prawidłowego mycia rąk.

PRZYCZYNY:


POZYCJA bezpieczna boczna
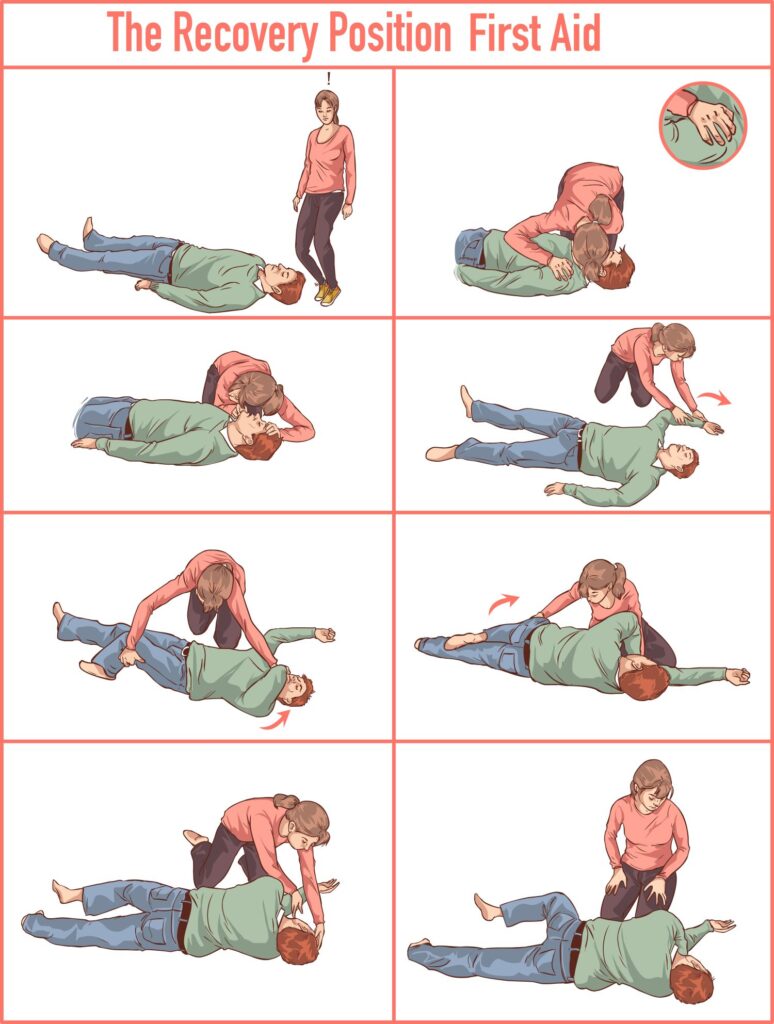
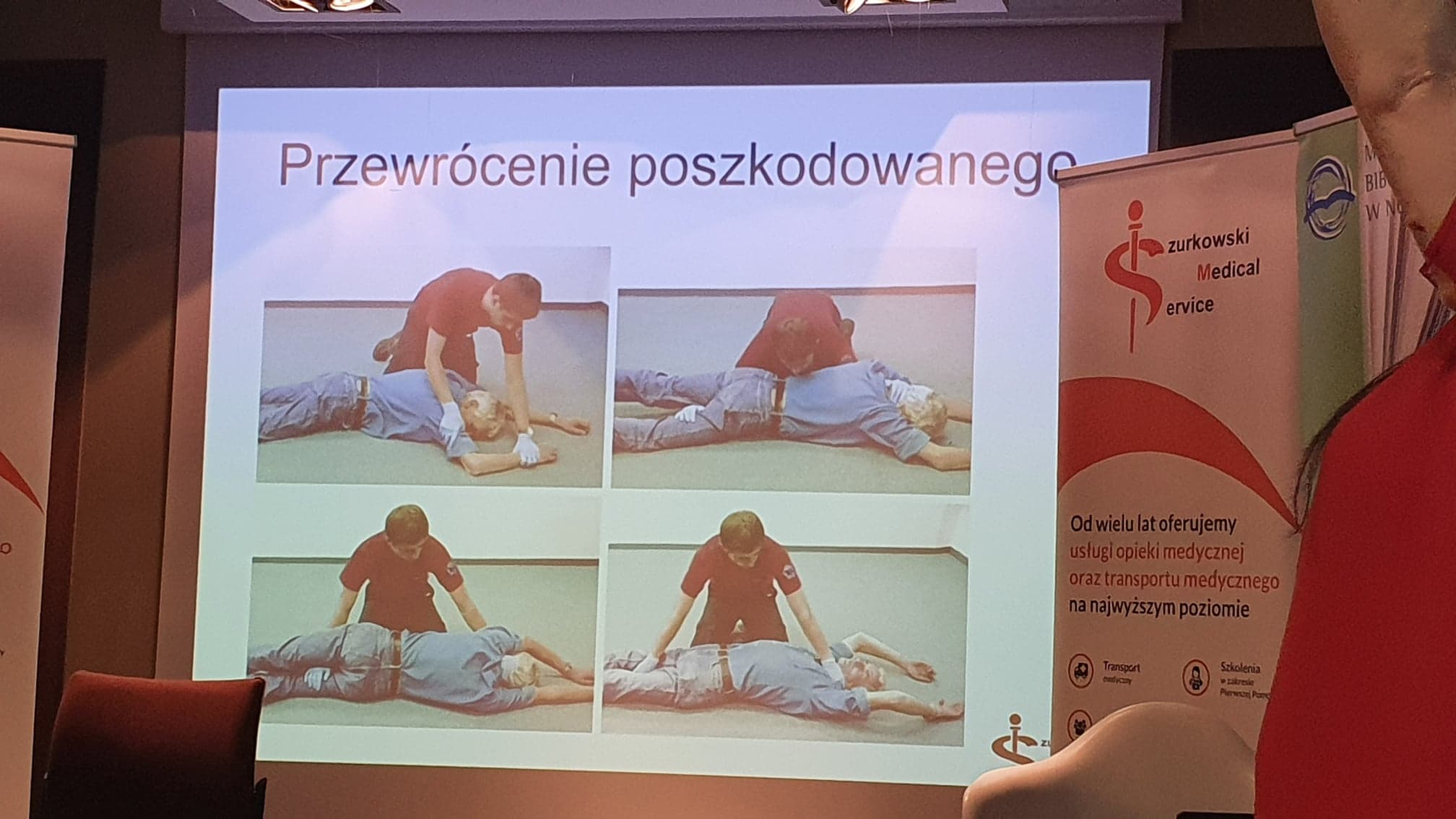
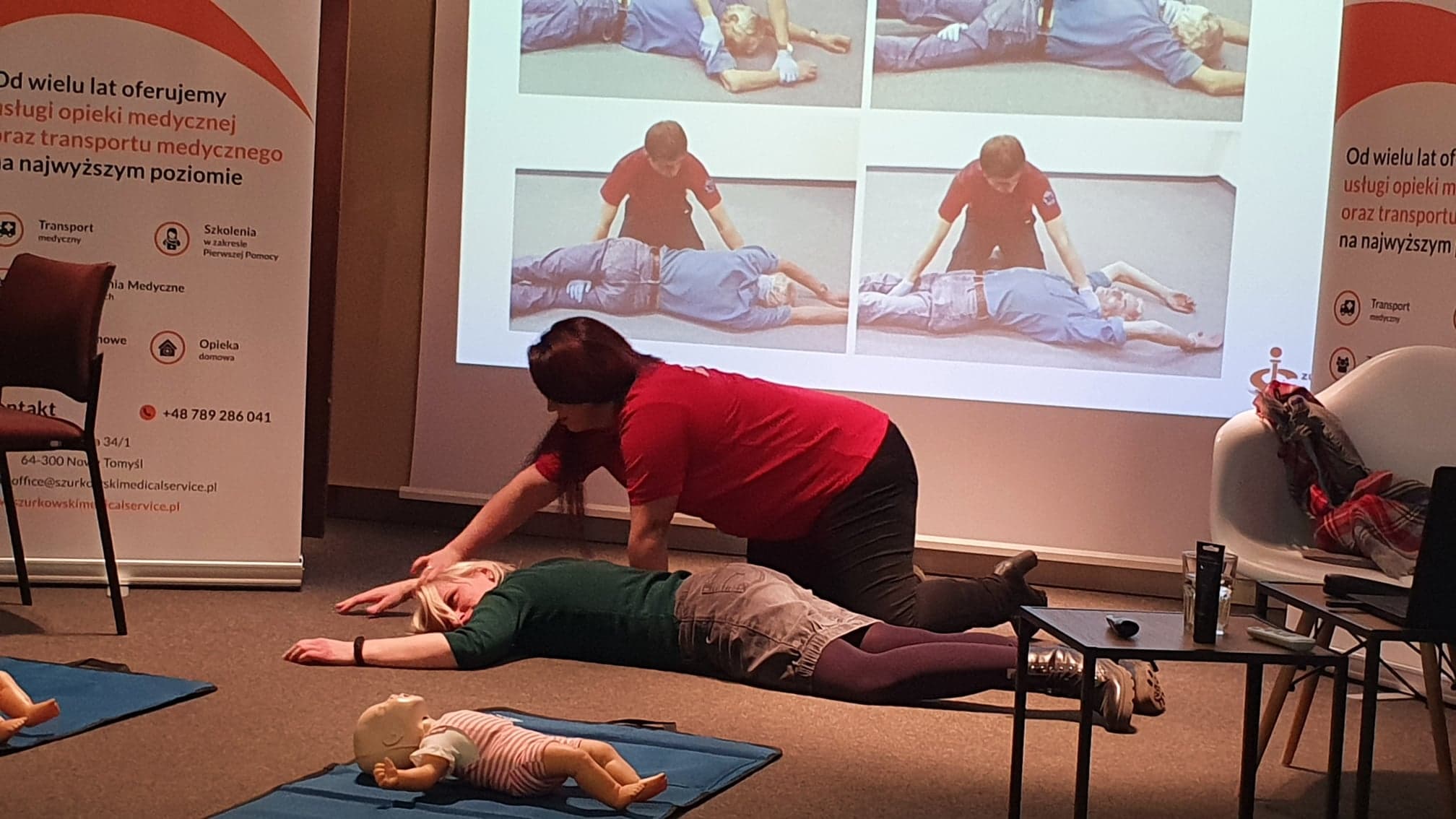
Pozycja boczna ustalona – jest jedną z pozycji bezpiecznych, umożliwiająca bezpieczne bez przyrządowe utrzymanie drożności górnych dróg oddechowych. Stosuje się ją u poszkodowanych nieurazowych, posiadających oddech i inne funkcje życiowe.
EPILEPSJA – podczas ataku, należu obrócić głowę tej osoby na bok ( w razie wymiocin ) , przytrzymać głowę ręką, żeby nie uderzała o podłoże lub jeżeli mamy taką możliwość – podłożyć poduszkę pod głowę. Jeżeli taka osoba ma zagryziony język – pod żadnym pozorem nie wkładamy niczego do ust. Dopiero po przejściu ataku język wróci do swojej pozycji.
Wzrok/ słuch / dotyk
Przez te trzy zmysły badamy osobę leżącą. Wszystko zależy od stanu świadomości danej osoby – czy jest przytomna, czy prawidłowo reaguje na nasze polecenia i udziela prawidłowych odpowiedzi na zadawane pytania.
Zaburzenia świadomości mogę mieć różne przyczyny.
Utrata przytomności może być krótkotrwała (kilkadziesiąt sekund) i wówczas nazywa się omdleniem. Należy je odróżnić od stanów przed omdleniowych, zwanych zasłabnięciem, gdy nie dochodzi do utraty przytomności.

W pozycji czterokończynowej ( nogi i ręce w górze) krew spływa i osoba, która zemdleje powoli odzyskuje świadomość.
Jeśli utrata przytomności trwa dłużej niż wspomniane kilkadziesiąt sekund, może stanowić początek śpiączki, która jest ciężkim zaburzeniem świadomości. Z kolei pomiędzy stanem pełnej, prawidłowej świadomości a śpiączką (długotrwałą) istnieje wiele stadiów pośrednich. W takich stanach występuje ograniczona zdolność reakcji na bodźce z zewnątrz, np. na wydawane polecenia, dotyk lub bodźce bólowe, oczywiście w bardzo ograniczonym, niegroźnym dla chorego zakresie. Brak reakcji na bodźce bólowe świadczy z reguły o ciężkim upośledzeniu świadomości. Do oceny nasilenia ubytków świadomości służą badanie neurologiczne i specjalne skale, np. skala Glasgow.
Ponadto u chorego może wystąpić, przy pozorach zachowanej świadomości:
- splątanie (gdy chory nie jest senny, ale przy dokładniejszej obserwacji stwierdza się chaotyczne i nieadekwatne do sytuacji myślenie, wypowiedzi i zachowanie) oraz
- majaczenie (omamy, czyli widzenie lub słyszenie rzeczy nieistniejących oraz urojenia, czyli fałszywe myśli i przekonania).
Są to tzw. jakościowe zaburzenia świadomości.
Najczęstsze przyczyny omdlenia obejmują tzw. odruchy wazowagalne (omdlenia odruchowe), omdlenia sytuacyjne, w przebiegu tzw. hipotensji ortostatycznej, w zespole nadwrażliwości zatoki szyjnej, omdlenia sercowopochodne oraz wywołane chorobami tętnic doprowadzających krew do mózgu.
W przypadku nagłego powstania z pozycji siedzącej do stojącej znaczna objętość krwi pozostaje w dolnych częściach ciała, za mało napływa zaś do głowy (i mózgu). Prawidłowo układ krążenia reaguje obkurczeniem naczyń (wówczas pod ciśnieniem więcej krwi napływa do górnych partii ciała, w tym mózgu) oraz przyspieszeniem akcji serca (działają nerwy sympatyczne układu nerwowego wegetatywnego).
W stanach z odwodnieniem (np. wskutek upałów, w biegunce), objętość krwi krążącej jest wyjściowo mała. Wystarcza do perfuzji mózgu, gdy chory leży, ale okazuje się za niska, gdy powstanie i to nawet w razie prawidłowej reakcji układu wegetatywnego. Takie omdlenie zwykle też zaliczamy do odruchowych.
Omdlenia są często wywołane chorobą serca. Najczęściej powodem są ciężkie zaburzenia rytmu, które sprawiają, że serce kurczy się zbyt rzadko lub nie wszystkie skurcze serca przekładają się na wyrzut odpowiedniej objętości krwi do naczyń mózgowych.
Takie zaburzenia mogą wystąpić również w przedawkowaniu leków, hipoglikemii, alkoholu czy narkotyków.
Jak najlepiej sprawdzić czy ktoś jest pod wpływem środków odurzających :
– w ciemności żrenice takiej osoby będą szparkowate ( bardzo małe) , osoba może być bardziej pobudzona niż zwykle lub całkowicie odwrotnie -bardziej otępiona.
OMDLENIE – jeżeli jest zachowany oddech lub osoba odzyska świadomość
– Sprawdzamy czy osoba poprawnie odpowiada na zadawane pytania
– pomagamy tej osobie usiąść, siadając asekuracyjnie za nią
– Jeżeli osoba jest przytomna to pomagamy takiej osobie wstać asekurując ją.
Jeżeli osoba po ułożeniu w pozycji czterokończynowej nie odzyska świadomości wzywamy pogotowie, rozpoczynając RKO.
ŁAŃCUCH PRZEŻYCIA to umowne określenie stosowane w medycynie ratunkowej odnoszące się do działań mających na celu zwiększenie przeżywalności u osób po nagłym zatrzymaniu krążenia. Skuteczność tych interwencji zależy od wytrzymałości najsłabszego ogniwa łańcucha.
Na łańcuch przeżycia składają się:
- Wczesne rozpoznanie osoby/osób będących w stanie zagrożenia życia i wezwanie służb ratowniczych.
- Wczesne rozpoczęcie resuscytacji krążeniowo-oddechowej.
- Wczesna defibrylacja (jeśli zachodzi taka potrzeba).
- Szybkie wdrożenie zaawansowanych zabiegów resuscytacyjnych i odpowiednia opieka poresuscytacyjna.



Umieszczenie elektrod u dorosłych i u dzieci różni się. Pamiętajmy, że u dzieci zaczynamy od 5 oddechów ratowniczych, potem prowadzimy RKO przez 1 minutę i dopiero po tym wołamy o pomoc.


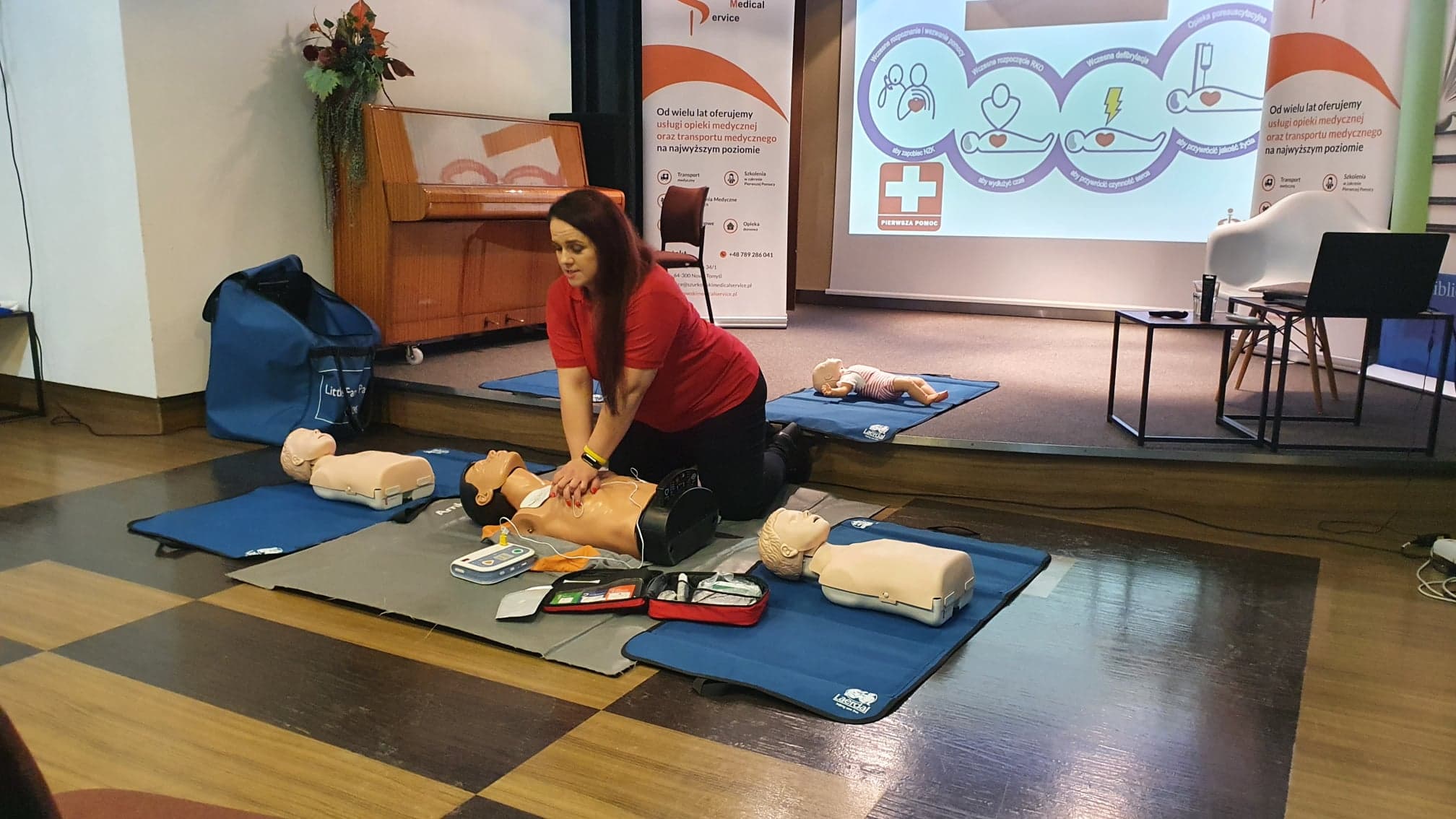


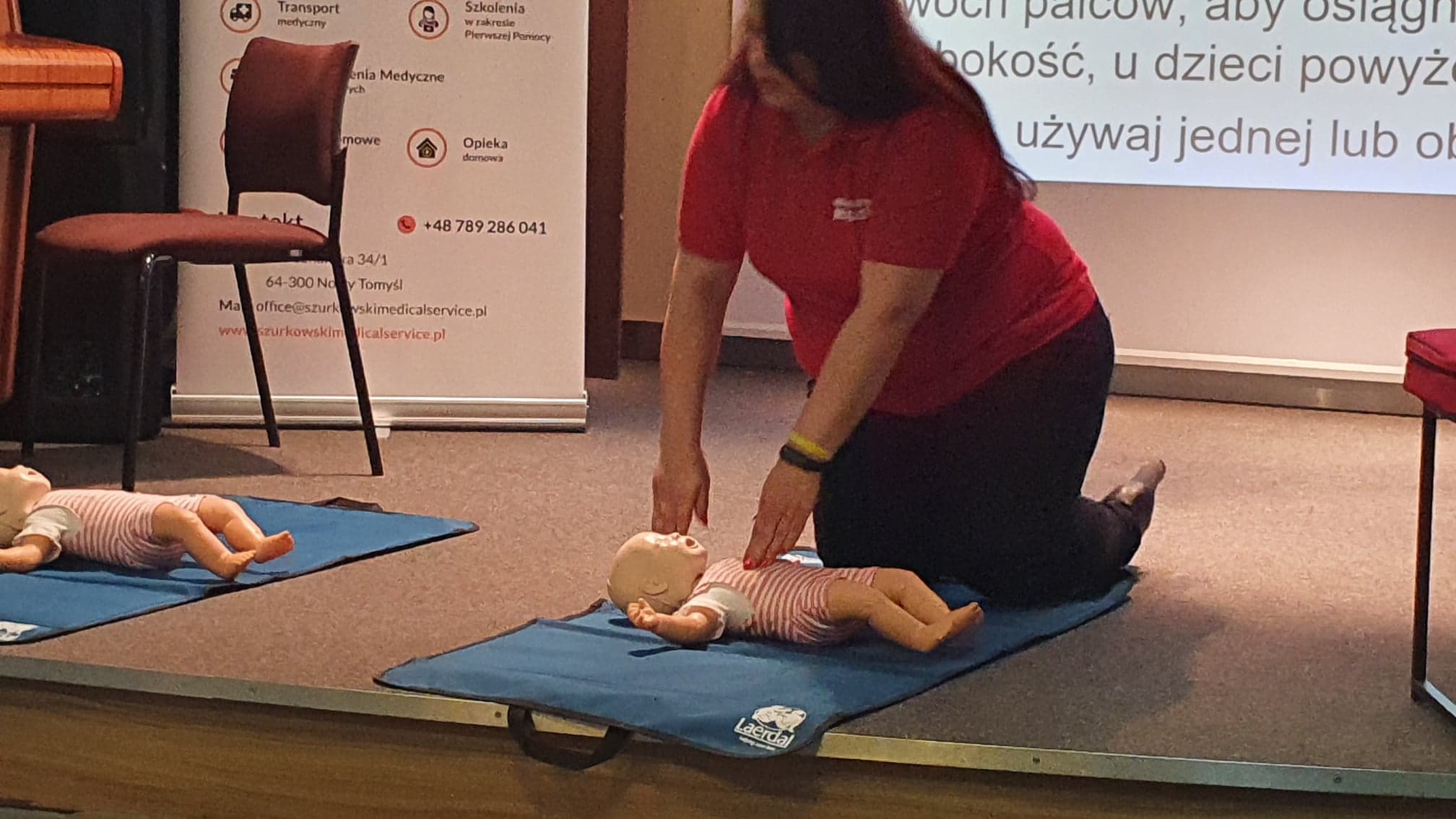
U dziecka w łóżeczku , wsuwamy dłoń pod kark, klaszczemy ( dziecko powinno otworzyć oczy ) , łaskoczemy po rękach i nożkach sprawdzając reakcję na bodżce dotykowe. Pochylamy się i kładziemy dłoń na przeponę w celu kontroli oddechu.
Możemy u dziecka wykonywać RKO na ręce, na stole lub na podłodze.
Dziecko oddycha prawidłowo 20-22 razy na minutę. Uciskamy klatkę piersiową kciukiem lub dwoma palcami.
5/30 2/30 2/30 przez 1 minutę

ZATAJENIE u dzieci
-wykonujemy podmuch w twarz/ dziecko zaczyna oddychać
– jeżeli nie złapie oddechu przekładamy dziecko na bok – jeżeli nie zacznie oddychać,
– przewracamy dziecko głową do ziemi, kładąc na kolano i oklepujemy 5 razy

NOWORODEK – dziecko do 4 tygodnia życia
NIEMOWLĘ – dziecko od 4 tygodnia życia do 1 roku
DZIECKO – od 1 roku życia do okresu pokwitania
NASTOLATEK – dziecko po okresie pokwitania ( RKO jak dla dorosłego )
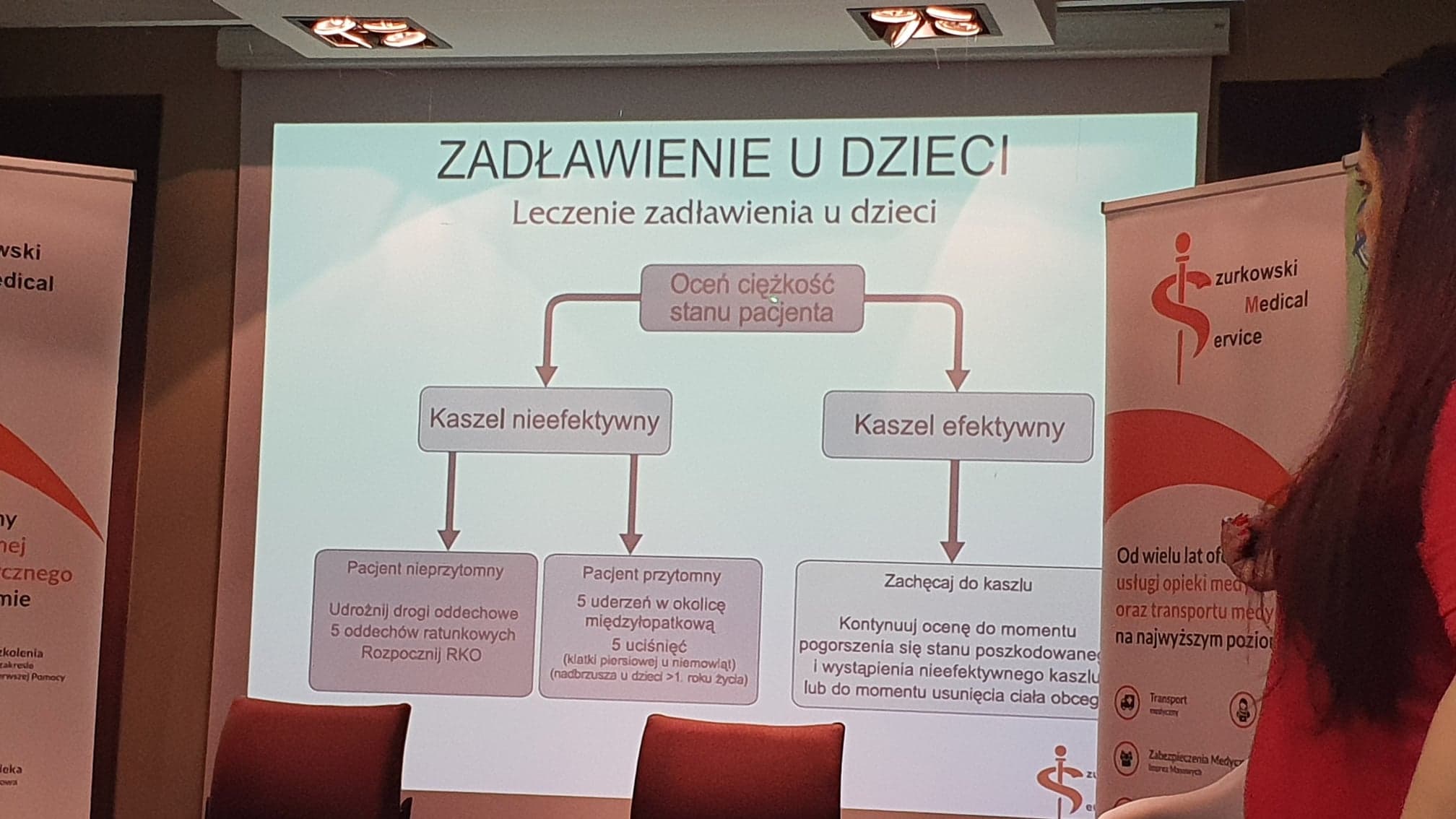
Zakrztuszenie lub zadławienie dzieci poniżej 1 roku życia
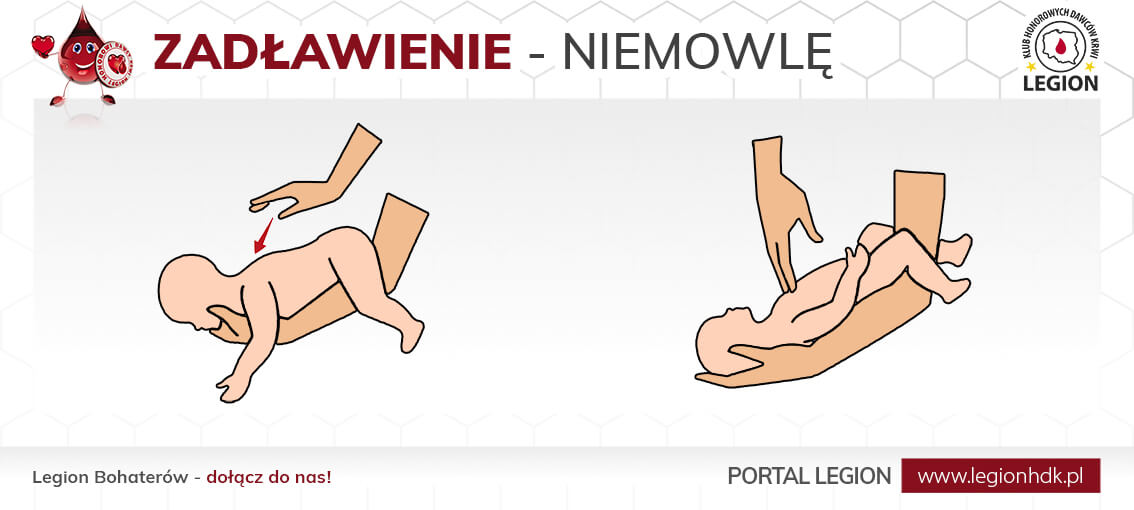
Usiądź lub uklęknij, aby znajdować się z dzieckiem blisko ziemi. Ułóż dziecko na przedramieniu twarzą skierowaną do ziemi i z główką ułożoną poniżej reszty ciała. Palcami dłoni trzymającej główkę podtrzymuj żuchwę. Nóżki dziecka muszą obejmować ramię. Nasadą drugiej ręki uderz do pięciu razy w plecy, pomiędzy łopatkami. Sprawdzaj czy podczas uderzeń ciało obce się nie wydostało. Jeśli nie przyniesie to efektu, obróć dziecko na drugą rękę na plecki, główką do dołu. Dwoma palcami uciskaj pięć razy klatkę piersiową w dolnej części mostka, ok 1-2 cm powyżej wyrostka mieczykowatego. Uciski wykonuj gwałtownie ale w tempie nie za szybkim – przerwy większe niż przy RKO. Sprawdź czy udało się usunąć ciało obce. Wykonuj powyższe czynności na przemian do momentu usunięcia przyczyny zadławienia, lub do momentu utraty przytomności. Jeśli do tego dojdzie, zadzwoń po ZRM i przejdź do RKO.

Jeżeli dziecko zemdleje , wykonujemy 5 oddechów ratowniczych ( zamykając swoimi ustami nao i usta dziecka) i zaczynamy RKO.

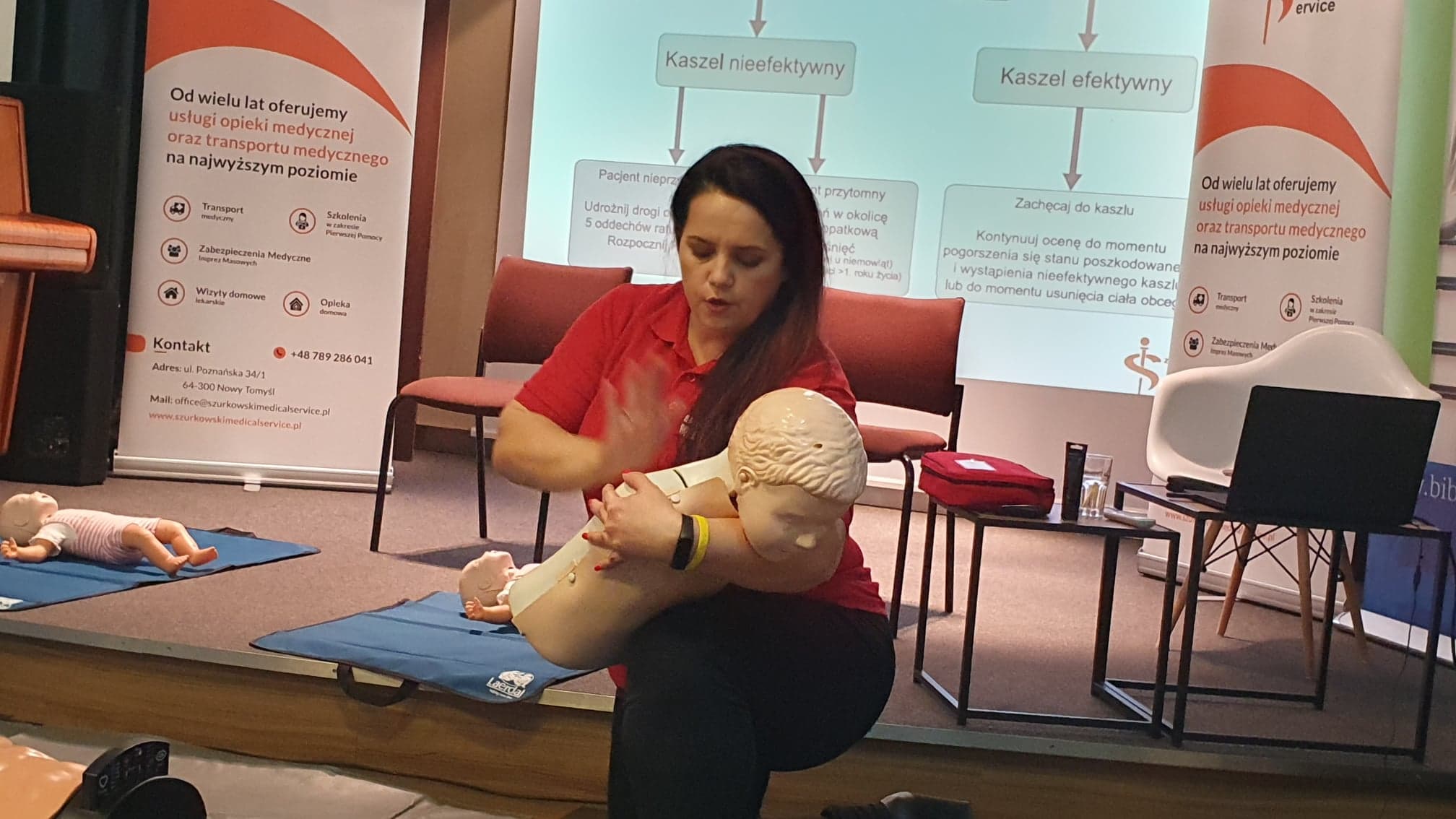
u starszego dziecka


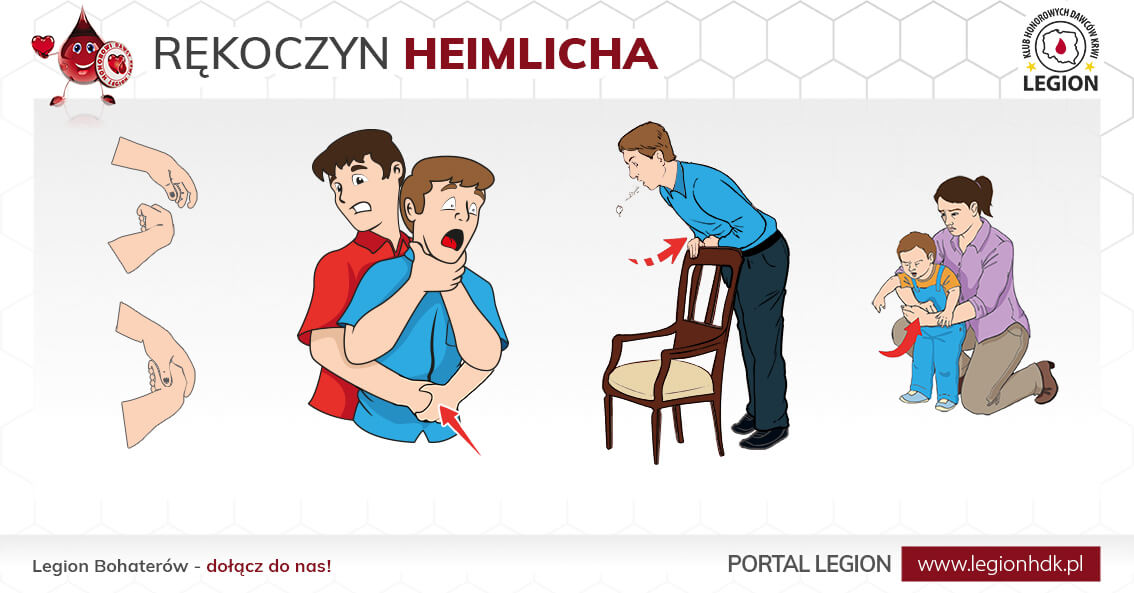
Rękoczyn, manewr, chwyt Heimlicha – technika pomocy przedlekarskiej stosowana przy zadławieniach. Polega na wywarciu nacisku na przeponę, w celu sprężenia powietrza znajdującego się w drogach oddechowych i „wypchnięcia” obiektu znajdującego się w tchawicy. Manewr Heimlicha, z racji na potencjalną możliwość uszkodzenia trzewi jamy brzusznej, stosowany jest zwykle tylko wtedy, gdy inne metody zawiodły (takie, jak np. opukiwanie po plecach).
Rękoczyn ten wykonuje się zależnie od wieku poszkodowanego – kluczowe znaczenie ma tutaj wielkość ciała pacjenta. W przypadku osób dorosłych ratownik staje za ofiarą wypadku i obejmuje ją rękoma na wysokości pasa, układa obie swoje ręce w pięść, między pępkiem a żebrami poszkodowanego, tak aby możliwe było uciskanie przepony ku górze, po czym energicznie i szybko uciska przeponę. U dzieci przeponę uciska się jedną ręką (z palcami zwiniętymi w pięść), a drugą, otwartą przytrzymuje się dziecko na plecach.

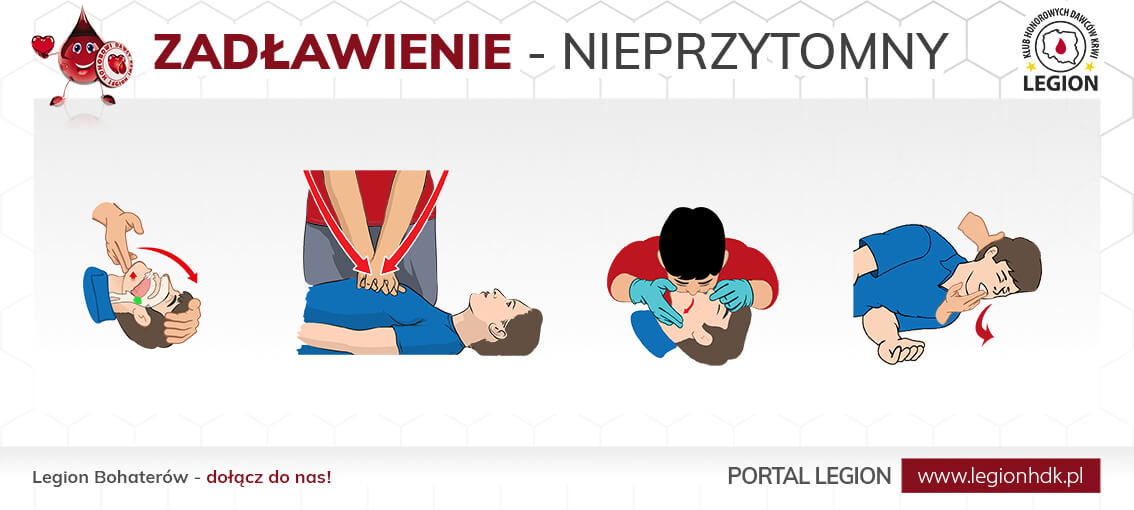 W przypadku gdy mamy do czynienia z zadławieniem i wcześniejsze działania tj. rękoczyn Heimlicha nie przyniosły efektu, w momencie utraty przytomności wzywamy ZRM (112) i rozpoczynamy RKO. Wpierw powinniśmy udrożnić drogi rękoczynem czoło-żuchwa sprawdzając jednocześnie czy nie widzimy niczego u poszkodowanego w ustach. Następnie wykonujemy 30 uciśnięć klatki piersiowej, i znowu szybko sprawdzamy zawartość jamy ustnej (uciśnięcia mogły wysunąć ciało obce) – jeśli nic nie widzimy wykonujemy dwa wdechy (najlepiej jeśli mamy maseczkę). Jeśli zauważymy coś w buzi po uciśnięciach, należy spróbować wygarnąć ciało obce.
W przypadku gdy mamy do czynienia z zadławieniem i wcześniejsze działania tj. rękoczyn Heimlicha nie przyniosły efektu, w momencie utraty przytomności wzywamy ZRM (112) i rozpoczynamy RKO. Wpierw powinniśmy udrożnić drogi rękoczynem czoło-żuchwa sprawdzając jednocześnie czy nie widzimy niczego u poszkodowanego w ustach. Następnie wykonujemy 30 uciśnięć klatki piersiowej, i znowu szybko sprawdzamy zawartość jamy ustnej (uciśnięcia mogły wysunąć ciało obce) – jeśli nic nie widzimy wykonujemy dwa wdechy (najlepiej jeśli mamy maseczkę). Jeśli zauważymy coś w buzi po uciśnięciach, należy spróbować wygarnąć ciało obce.
ZACHŁYŚNIĘCIE
Dziecko, które się zachłyśnie: gwałtownie kaszle, czerwienieje na twarzy, ma kłopoty ze złapaniem powietrza, może mieć chrypę, mogą pojawić się mdłości, jest zaniepokojone, przestraszone, może panikować, płacze.
Jeżeli dziecko zachłysnęło się bądź zakrztusiło, ale kaszle – nie należy mu w tym przeszkadzać. Oznacza to, że drogi oddechowe zostały zablokowane tylko częściowo. Warto pamiętać, że naturalne odruchy są najbardziej efektywne. Najczęściej dziecko z zachłyśnięciem czy zakrztuszeniem radzi sobie samo. Czasem jednak niezbędna jest pomoc. Kiedy dziecko potrzebuje wsparcia, należy reagować szybko i zdecydowanie. Kiedy interweniować?Jeżeli dziecko kaszle 2-3 minuty, ale nie ma poprawy bądź wręcz przeciwnie: pojawiają się coraz większe problemy z oddechem lub dziecko traci przytomność. Nie można również zwlekać, gdy w wyniku zachłyśnięcia doszło do pełnej niedrożności dróg oddechowych. Wówczas obserwuje się cichy i nieefektywny kaszel, a także brak możliwości zaczerpnięcia oddechu.
TOPIENIE
Człowiek topi się od trzech do sześciu minut. Najpierw przez kilka sekund topielec gwałtownie oddycha i może wciągnąć niewielkie ilości wody do płuc. Tonący stara się nie dopuścić do zachłyśnięcia. Wpada w panikę. Potem zaczyna się okres świadomego oporu. Trwa tak długo, jak długo tonący jest w stanie powstrzymać się przed wciągnięciem wody do płuc. Może to być aż do jednej minuty. Tonący stara się zatrzymać powietrze w płucach. Wykonuje gwałtowne ruchy. Zaczyna intensywniej oddychać i łyka wodę. Zaczyna się trzecia faza, nasilonych oddechów i trwa zazwyczaj około 60 – 90 sekund. Tonący wciąga coraz więcej wody do płuc. Zanika czucie i pobudliwość i trwa to kolejne 60 – 90 sekund. Tonący traci przytomność i przestaje oddychać. To ostatni moment na uratowanie mu życia.
Teraz też zaczyna się faza ostatnia. Trwa około 30-50 sekund. Występuje tu zazwyczaj kilka tzw. końcowych ruchów oddechowych, dziejących się poza świadomością osoby tonącej. Po tym fakcie brak jest już jakichkolwiek zewnętrznych przejawów życia. Zakończeniem tego okresu jest śmierć.
Jeżeli osoba wyciągnięta z wody jest nieprzytomna, kładziemy ją na bok i sprawdzamy czy oddycha. Jeśli nie, kładziemy taką osobę na plecach i sprawdzamy, czy w jamie ustnej nie ma obcych ciał.
Na środku klatki piersiowej przykładamy swoją dłoń, na nią kładziemy drugą i zaczynamy równomiernie i mocno naciskać, w tempie 80 – 100 uciśnięć na minutę. Podczas masażu serca mostek powinien obniżać się 4-5 cm. Po 30 uciśnięciach wykonujemy dwa oddechy. Głowę ratowanej osoby odchylamy do tyłu, zatykamy nos i wdmuchujemy powietrze, tak aby klatka piersiowa się podniosła. Masaż serca wykonujemy do czasu przyjazdu karetki pogotowia.
Pierwsza pomoc po wyciągnięciu z wody
- Gdy poszkodowany jest przytomny i reaguje, zapewnij mu ciepło, spokój i wezwij pomoc.
- Jeśli nie reaguje, sprawdź, czy w ustach nie ma ciał obcych (wodorosty, muł i tym podobne), wygarnij je palcem.
- Sprawdź, czy oddycha. Jeżeli brak oddechu, rozpocznij resuscytację.
- Nie trać czasu na próby wylewania wody z płuc!
POPARZENIE
Bez względu na czynnik, który spowodował oparzenie (wysoka temperatura, światło słoneczne, związek chemiczny, elektryczność lub tarcie), wyróżnia się trzy jego stopnie – w zależności od głębokości i liczby uszkodzonych warstw skóry.
Oparzenie I stopnia obejmuje wyłącznie naskórek. Na powierzchni skóry pojawia się bolesne zaczerwienienie (rumień), któremu towarzyszy obrzęk, natomiast nie występują pęcherze. Wyleczenie następuje po kilku dniach, bez pozostawienia śladów i blizn.
Oparzenie II stopnia dotyczy zarówno naskórka, jak również części skóry. Od oparzenia I stopnia różni się wystąpieniem pęcherzy (w ciągu pierwszych 24 godzin), większą bolesnością i dłuższym czasem gojenia (zwykle 2 tygodnie). Oparzenia I lub II stopnia nazywamy oparzeniami lekkimi, jeżeli obejmują nie więcej niż 1-2% powierzchni ciała. Miejsce wkładamy pod bieżącą chłodną wodę i polewamy przez 20 min. Jeżeli wyciągniemy za szybko może pojawić się bąbel z surowicą.Zazwyczaj ich leczenie na dłoniach może trwać do ok. 2. a nawet 3. tygodni.
Oparzenie III stopnia obejmuje już całą grubość skóry. Staje się ona martwa i nie reaguje na dotyk lub ukłucie (uszkodzenie receptorów czuciowych), dlatego odczuwalny jest wtedy dotkliwy ból tylko na obrzeżach oparzenia, a samo miejsce krytyczne nie boli. Rany są suche, woskowate, bez pęcherzy, barwy śnieżnobiałej lub szarawej. Wyleczenie tych oparzeń zawsze jest tylko częściowe, a na skórze pozostają rozległe, głębokie blizny.
Niezależnie od rodzaju oparzenia podstawowa zasada pierwszej pomocy jest zawsze taka sama: należy jak najszybciej schłodzić oparzone miejsce, najlepiej pod zimną bieżącą wodą. W oparzeniach lekkich (I lub II stopnia) nieprzekraczających 10% powierzchni ciała poparzone miejsce trzymamy pod strumieniem zimnej wody przez przynajmniej 10-15 minut (I stopień) lub 30 minut (II stopień poparzenia).
Osobie poparzonej należy natychmiast zdjąć biżuterię, a jeżeli obszar ciała zdążył już spuchnąć, rozciąć pierścionki i bransoletki, aby nie doszło do martwicy tkanek. Nie wolno także przekłuwać powstających pęcherzy.
Przy oparzeniach ciężkich (III stopnia) oparzone miejsce chłodzimy wodą jedynie przez kilka minut, żeby nie wprowadzić pacjenta w stan hipotermii (wyziębienia). Nie wolno też zanurzać poparzonej osoby w zbiorniku z wodą ani okładać śniegiem bądź lodem.
KRWOTOK
Krwotok może być zewnętrzny, spowodowany raną otwartą lub wewnętrzny, kiedy krew nie znajduje ujścia poza organizm. Przykładem krwotoku wewnętrznego jest wylew krwi do mózgu. Rozróżniamy także krwotoki mieszane, kiedy źródło krwotoku znajduje się wewnątrz organizmu, a krew wypływa na zewnątrz, np. krwotok z nosa.
Krew z nosa (krwotok z nosa) to powszechna dolegliwość, która może mieć różne przyczyny – od przemęczenia, przez infekcje i urazy nosa, po zaburzenia krzepliwości krwi.
Tamowanie krwotoku:
- głowę pacjenta pochylić do przodu, żeby krew wypływała na zewnątrz, a nie była połykana, co może powodować zachłyśnięcie,
- przyłożyć zimny kompres na okolicę krwawienia, tj. na grzbiet nosa albo na okolicę górnej części karku,
- docisnąć, bezpośrednio palcami, skrzydełka nosa do przegrody nosowej.Nie przechylamy głowy do tyłu, ani nie tamujemy krwi.


Pomimo 2,5 godzinnego spotkania nie zdążyliśmy poruszyć innych ważnych stanów jak: urazy, złamania, skaleczenia, odmrożenia, alergie, zatrucia. Mamy nadzieję na kontynuację kursu, a za dzisiejszy BARDZO DZIĘKUJEMY.
PONIŻEJ opis i zdjęcia z tego kursu na stronie Miejskiej i Powiatowej Biblioteki Publicznej w Nowym Tomyślu.
https://www.facebook.com/permalink.php?story_fbid=5063022753756910&id=129478873778014
poniżej zdjęcia ze strony Biblioteki.